診療科・部門のご案内
脳神経外科
神経救急領域の中でも主に脳卒中(くも膜下出血・脳内出血・脳梗塞)、重症頭部外傷の患者さんに対して、脳神経外科医と脳神経内科医がチームで診療を行っています。来院される全ての患者さんに対して、内科・外科の両者の視点で24時間365日診療をしていることが当科の大きな特徴です。
脳動脈瘤破裂によるくも膜下出血について
脳動脈瘤に対しては、以前より脳動脈瘤内塞栓術を第一選択の治療方針としています。しかし、塞栓術と比較して開頭術の有益性が高いと判断される場合には、クリッピング手術を選択しています。術後の脳血管攣縮に対して、クラゾセンタン投与による発症抑制を積極的に行い、効果不十分な場合には、ファスジル静注、ファスジル動注などを追加し、重度な脳血管攣縮を回避しています。
クリッピング手術
-
術前
-
術後
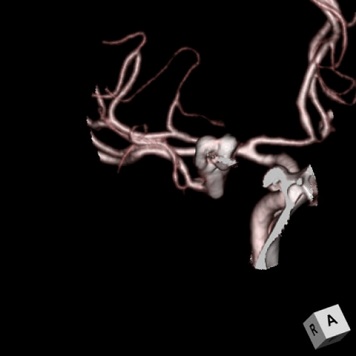
脳動脈瘤内塞栓術
-
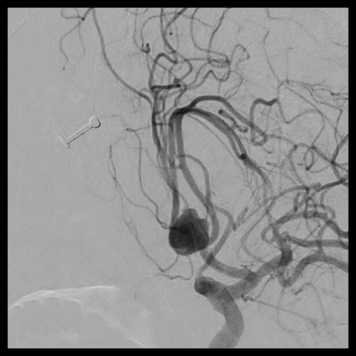
術前
-
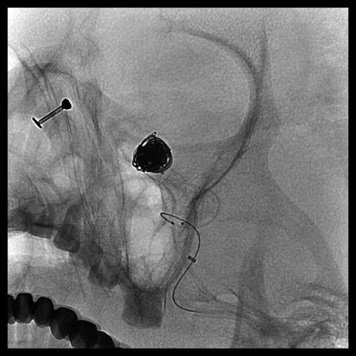
-
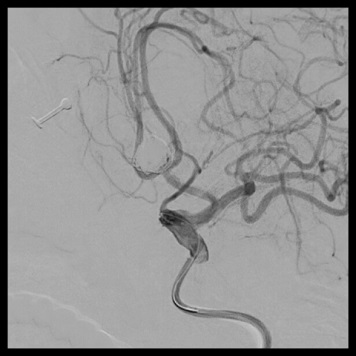
術後
急性期脳梗塞に対する治療について
脳梗塞治療に対しては、早期の再開通が最も重要です(Time is brain)。一定条件を満たした場合は、アルテプラーゼ(rt-PA)静注療法を主軸とした治療方針としています。しかし、主幹動脈(内頚動脈・中大脳動脈・脳底動脈)閉塞症が原因の場合は、同時に経皮的血栓回収療法を併用しています。近年では救命センターという恵まれた施設環境と複数の専門医が治療に関わることから、来院から再開通までに要する時間は約60分から90分(治療時間は約30分)と非常に短時間で終了し、再開通率は80%から90%と非常に良好な結果が得られています。
-
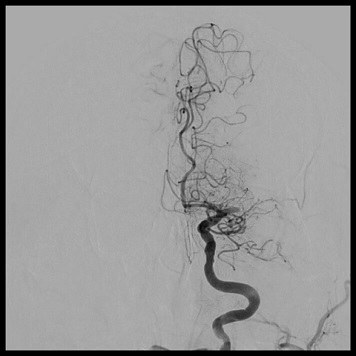
中大脳動脈閉塞
-
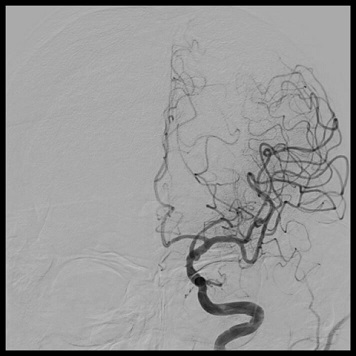
完全再開通
脳内出血に対する治療について
以前は大きな開頭で血種除去術を行っていました。しかし現在では、神経内視鏡手術を導入したことで、脳幹部を除く全ての高血圧性脳内出血に対して数センチメートルの皮膚切開で行う穿頭術(直径1.5センチメートル穴)のみで治療可能となり、脳への侵襲は低減され、手術時間も劇的に短縮(概ね1時間)されています。また部分的な剃毛で行うことも可能です。
-
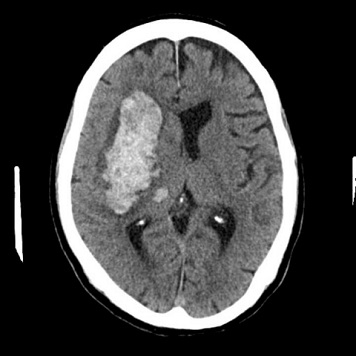
術前
-
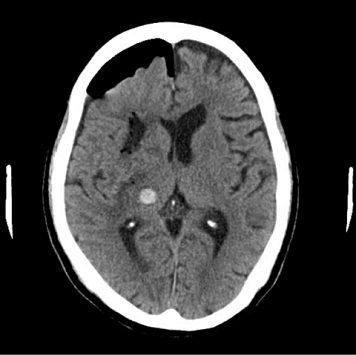
内視鏡手術後
重症頭部外傷に対する治療について
重症頭部外傷(急性硬膜下血腫、急性硬膜外血腫、脳挫傷)に対して積極的な手術治療(外減圧・内減圧・血種除去・脳室ドレナージ)に引き続き、頭蓋内圧測定を行いながら体温管理療法や高張食塩水間欠投与などの神経集中治療を行っています。頭部外傷関連の全国データーベース登録事業にも参加しています。
-
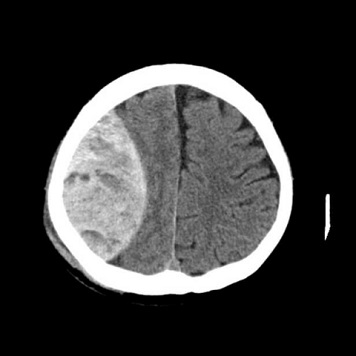
急性硬膜外血腫
-
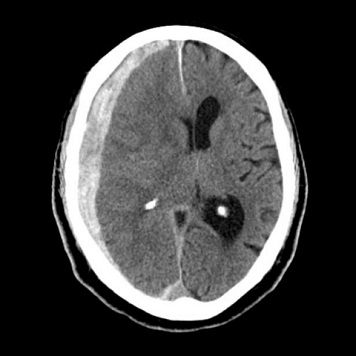
急性硬膜下血腫
-
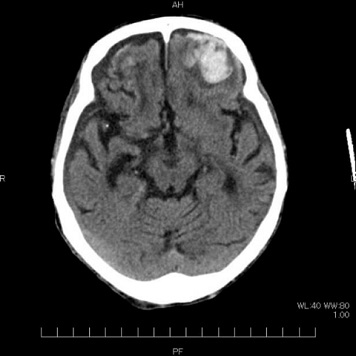
脳挫傷
予防治療
救急患者の診療を主に行う傍ら、近年は未破裂脳動脈瘤、脳動静脈奇形、硬膜動静脈瘻、頸動脈狭窄症などの脳卒中の原因となる疾患に対する予防治療にも力を注いでいます。当院に敷設されている脳血管撮影装置や手術用顕微鏡などの各手術機材を、より多くの県民の皆様の健康維持の為に有意義に活用しています。予防治療の依頼・相談に関しても、医療機関を経由したご紹介を受け付けております。
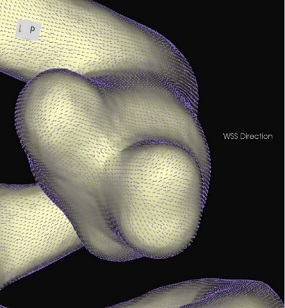
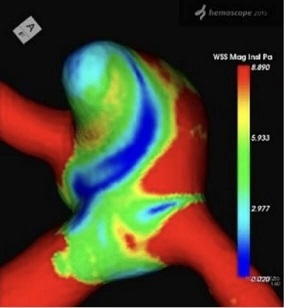
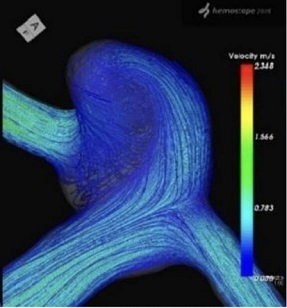
コンピュータによる各種画像処理
脳動脈瘤内の血流シミュレーション(CFD)
-
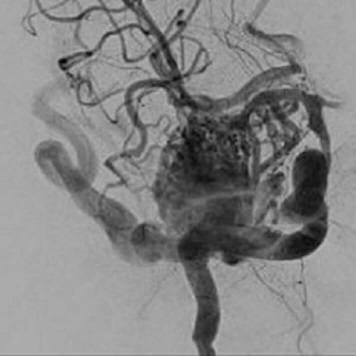
脳動静脈奇形(通常撮影)
-
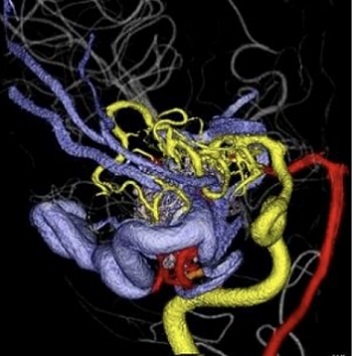
画像処理による3次元画像
内頸動脈狭窄症に対するステント留置術
-
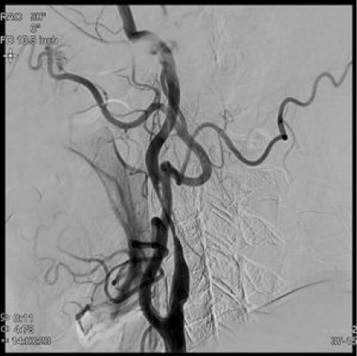
術前
-
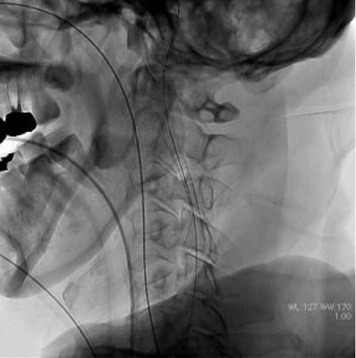
-
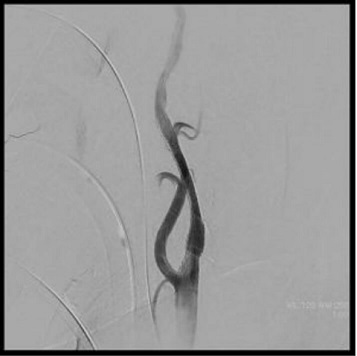
術後
急性期リハビリテーション
発症または術後早期よりリハビリテーション(以下、リハ)を開始し、早期のご退院を目指していただきます。麻痺や言語障害などの後遺症が認められた場合には、適切な時期に回復期リハ病院へ転院し、リハに専念していただく体制をとっています。特に脳卒中後遺症で当院から転院する場合は、地域連携室の専門医療相談員を中心にして、千葉県共用脳卒中地域連携パスを用いてのスムースな転院手続きが可能です。
主なスタッフ
| 宮田 昭宏 (病院長) |
|
|---|---|
| 山内 利宏 (脳神経外科部長) |
|
| 長島 秀明 (主任医長) |
日本専門医機構認定 脳神経外科専門医・指導医 日本専門医機構認定救急科専門医 日本神経内視鏡学会技術認定医 日本医師会認定産業医 CLDMAT隊員 |
| 川並 香菜子 (医長) |
日本専門医機構認定 脳神経外科専門医・指導医 脳卒中専門医 日本神経内視鏡学会技術認定医 脳神経血管内治療専門医 脳血栓回収療法実施医 |
| 西野 航 (医長) |
|
| 谷口 環 (医員) |
日本専門医機構認定 脳神経外科専門医 |
| 久保田 理沙 (医師) |
|
| 渡邉 健人 (医師) |
脳神経外科専攻医 |
| 相川 光広 (主任医長) |
|
| 橋本 憲一郎 (医長) |
|
脳神経外科手術実績(2021-2025年)
| 区分 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|---|
| 手術総数 | 248 | 240 | 258 | 341 | 314 |
| 腫瘍手術 | 0 | 0 | 0 | 2 | 0 |
| 血管内治療 | 132 | 148 | 145 | 179 | 152 |
| 脳動脈瘤_クリッピング 破裂 | 4 | 4 | 2 | 8 | 5 |
| 脳動脈瘤_クリッピング 未破裂 | 0 | 2 | 0 | 0 | 0 |
| 脳動脈瘤_コイリング 破裂 | 45 | 51 | 39 | 36 | 43 |
| 脳動脈瘤_コイリング/ フローダイバーター 未破裂 |
8 | 16 | 16 | 25 | 20 |
| 脳内出血_開頭血種除去術 | 6 | 12 | 9 | 6 | 28 |
| 脳内出血_内視鏡下血種除去術 | 4 | 6 | 17 | 18 | 15 |
| 内頚動脈狭窄_内頚動脈ステント留置 | 5 | 5 | 5 | 13 | 11 |
| 脳梗塞_血栓回収 | 56 | 64 | 76 | 72 | 65 |
| 脳梗塞_内視鏡手術 | 0 | 0 | 0 | 0 | 0 |
| 脳梗塞_シャント手術 | 0 | 0 | 0 | 0 | 0 |
| 水頭症_内視鏡手術 | 1 | 0 | 0 | 0 | 0 |
| 水頭症_シャント手術 | 5 | 12 | 12 | 18 | 13 |
| 水頭症_脳室ドレナージ術 | 11 | 15 | 17 | 25 | 12 |
| 水頭症_オンマイヤー留置術 | 0 | 0 | 0 | 0 | 0 |
| 頭部外傷_開頭血種除去術 | 17 | 8 | 11 | 26 | 19 |
| 頭部外傷_慢性硬膜下血種ドレナージ術 | 11 | 13 | 9 | 21 | 33 |